脓毒症液体复苏:宜早、足、湿思维导图
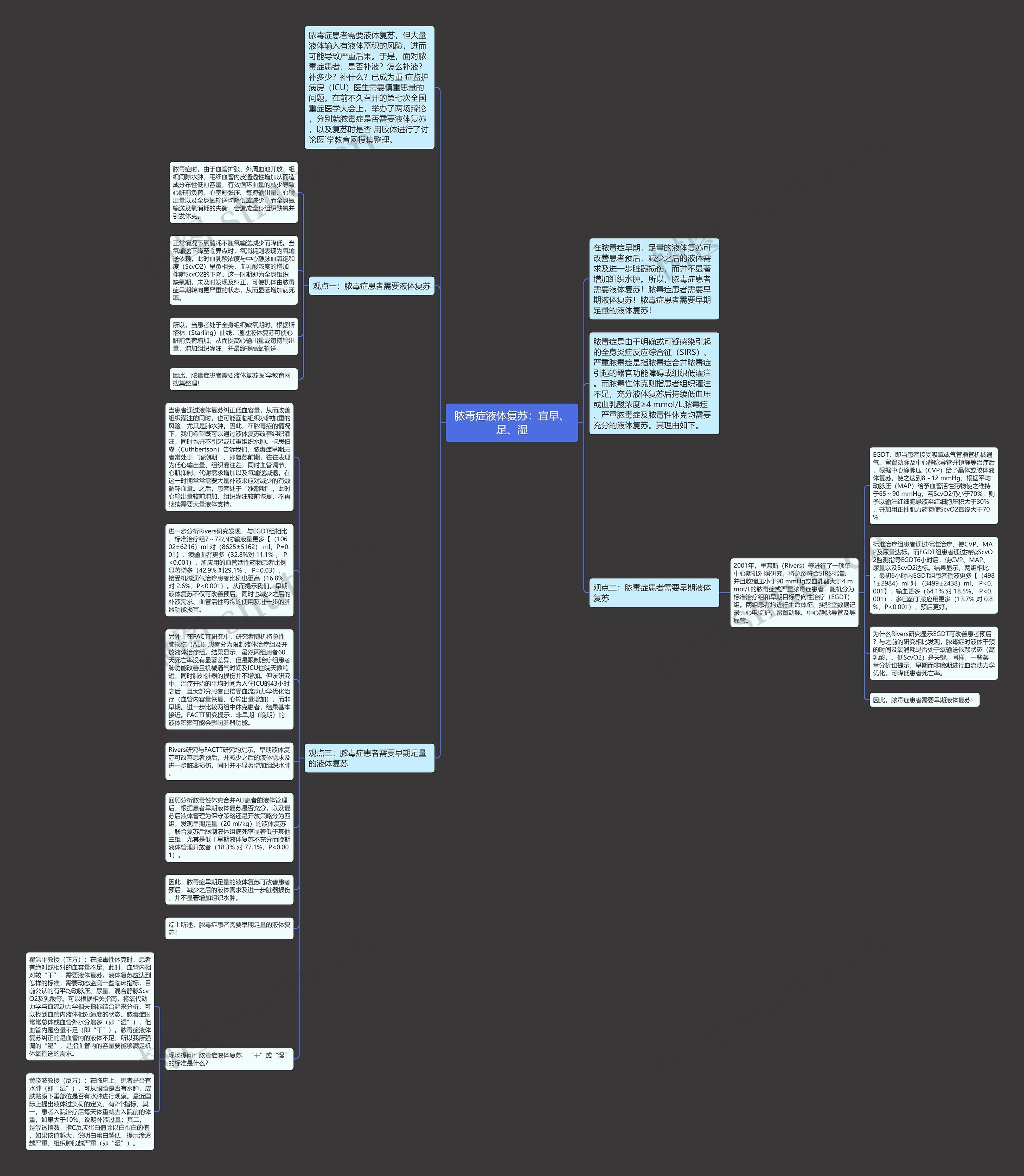
在脓毒症早期,足量的液体复苏可改善患者预后,减少之后的液体需求及进一步脏器损伤,而并不显著增加组织水肿。所以,脓毒症患者需要液体复苏!脓毒症患者需要早期液体复苏!脓毒症患者需要早期足量的液体复苏! 脓毒症患者需要液体复苏,但大量液体输入有液体蓄积的风险,进而可能导致严重后果。
树图思维导图提供 脓毒症液体复苏:宜早、足、湿 在线思维导图免费制作,点击“编辑”按钮,可对 脓毒症液体复苏:宜早、足、湿 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:f03c8645f88e2ee39cb9b27412fe7fb3
思维导图大纲
脓毒症液体复苏:宜早、足、湿思维导图模板大纲
在脓毒症早期,足量的液体复苏可改善患者预后,减少之后的液体需求及进一步脏器损伤,而并不显著增加组织水肿。所以,脓毒症患者需要液体复苏!脓毒症患者需要早期液体复苏!脓毒症患者需要早期足量的液体复苏!
脓毒症患者需要液体复苏,但大量液体输入有液体蓄积的风险,进而可能导致严重后果。于是,面对脓毒症患者,是否补液?怎么补液?补多少?补什么?已成为重 症监护病房(ICU)医生需要慎重思量的问题。在前不久召开的第七次全国重症医学大会上,举办了两场辩论,分别就脓毒症是否需要液体复苏,以及复苏时是否 用胶体进行了讨论医`学教育网搜集整理。
脓毒症是由于明确或可疑感染引起的全身炎症反应综合征(SIRS)。严重脓毒症是指脓毒症合并脓毒症引起的器官功能障碍或组织低灌注。而脓毒性休克则指患者组织灌注不足,充分液体复苏后持续低血压或血乳酸浓度≥4 mmol/L.脓毒症、严重脓毒症及脓毒性休克均需要充分的液体复苏。其理由如下。
观点一:脓毒症患者需要液体复苏
脓毒症时,由于血管扩张、外周血池开放、组织间隙水肿、毛细血管内皮通透性增加从而造成分布性低血容量,有效循环血量的减少导致心脏前负荷、心室舒张压、每搏输出量、心输出量以及全身氧输送均降低或减少。而全身氧输送及氧消耗的失衡,会造成全身组织缺氧并引发休克。
正常情况下氧消耗不随氧输送减少而降低。当氧输送下降至临界点时,氧消耗则表现为氧输送依赖,此时血乳酸浓度与中心静脉血氧饱和度(ScvO2)呈负相关,血乳酸浓度的增加伴随ScvO2的下降。这一时期即为全身组织缺氧期,未及时发现及纠正,可使机体由脓毒症早期转向更严重的状态,从而显著增加病死率。
所以,当患者处于全身组织缺氧期时,根据斯塔林(Starling)曲线,通过液体复苏可使心脏前负荷增加,从而提高心输出量或每搏输出量,增加组织灌注,并最终提高氧输送。
因此,脓毒症患者需要液体复苏医`学教育网搜集整理!
观点二:脓毒症患者需要早期液体复苏
2001年,里弗斯(Rivers)等进行了一项单中心随机对照研究,将急诊符合SIRS标准,并且收缩压小于90 mmHg或血乳酸大于4 mmol/L的脓毒症或严重脓毒症患者,随机分为标准治疗组和早期目标导向性治疗(EGDT)组。两组患者均进行生命体征、实验室数据记录,心电监护,留置动脉、中心静脉导管及导尿管。
EGDT,即当患者接受吸氧或气管插管机械通气、留置动脉及中心静脉导管并镇静等治疗后,根据中心静脉压(CVP)给予晶体或胶体液体复苏,使之达到8~12 mmHg;根据平均动脉压(MAP)给予血管活性药物使之维持于65~90 mmHg;若ScvO2仍小于70%,则予以输注红细胞悬液至红细胞压积大于30%,并加用正性肌力药物使ScvO2最终大于70%.
标准治疗组患者通过标准治疗,使CVP、MAP及尿量达标。而EGDT组患者通过持续ScvO2监测指导EGDT6小时后,使CVP、MAP、尿量以及ScvO2达标。结果显示,两组相比,最初6小时内EGDT组患者输液更多【(4981±2984)ml 对 (3499±2438)ml, P<0.001】,输血更多(64.1% 对 18.5%, P<0.001),多巴酚丁胺应用更多(13.7% 对 0.8%,P<0.001),预后更好。
为什么Rivers研究显示EGDT可改善患者预后?与之前的研究相比发现,脓毒症时液体干预的时间及氧消耗是否处于氧输送依赖状态(高乳酸,、低ScvO2)是关键。同样,一些荟萃分析也提示,早期而非晚期进行血流动力学优化,可降低患者死亡率。
因此,脓毒症患者需要早期液体复苏!
观点三:脓毒症患者需要早期足量的液体复苏
当患者通过液体复苏纠正低血容量,从而改善组织灌注的同时,也可能面临组织水肿加重的风险,尤其是肺水肿。因此,在脓毒症的情况下,我们希望既可以通过液体复苏改善组织灌注,同时也并不引起或加重组织水肿。卡思伯森(Cuthbertson)告诉我们,脓毒症早期患者常处于“落潮期”,即复苏前期,往往表现为低心输出量、组织灌注差,同时血管调节、心肌抑制、代谢需求增加以及氧输送减退。在这一时期常常需要大量补液来应对减少的有效循环血量。之后,患者处于“涨潮期”,此时心输出量较前增加、组织灌注较前恢复,不再继续需要大量液体支持。
进一步分析Rivers研究发现,与EGDT组相比,标准治疗组7~72小时输液量更多【(10602±6216)ml 对(8625±5162) ml,P=0.01】,须输血者更多(32.8%对 11.1% , P<0.001),所应用的血管活性药物患者比例显著增多(42.9% 对29.1% , P=0.03),接受机械通气治疗患者比例也更高(16.8% 对 2.6%,P<0.001)。从而提示我们,早期液体复苏不仅可改善预后,同时也减少之后的补液需求、血管活性药物的使用及进一步的脏器功能损害。
另外,在FACTT研究中,研究者随机将急性肺损伤(ALI)患者分为限制液体治疗组及开放液体治疗组。结果显示,虽然两组患者60天死亡率没有显著差异,但是限制治疗组患者肺功能改善且机械通气时间及ICU住院天数缩短,同时肺外脏器的损伤并不增加。但该研究中,治疗开始的平均时间为入住ICU的43小时之后,且大部分患者已接受血流动力学优化治疗(血管内容量恢复、心输出量增加),而非早期。进一步比较两组中休克患者,结果基本接近。FACTT研究提示,非早期(晚期)的液体积聚可能会影响脏器功能。
Rivers研究与FACTT研究均提示,早期液体复苏可改善患者预后,并减少之后的液体需求及进一步脏器损伤,同时并不显著增加组织水肿。
回顾分析脓毒性休克合并ALI患者的液体管理后,根据患者早期液体复苏是否充分,以及复苏后液体管理为保守策略还是开放策略分为四组,发现早期足量(20 ml/kg)的液体复苏,联合复苏后限制液体组病死率显著低于其他三组,尤其是低于早期液体复苏不充分而晚期液体管理开放者(18.3% 对 77.1%,P<0.001)。
因此,脓毒症早期足量的液体复苏可改善患者预后,减少之后的液体需求及进一步脏器损伤,并不显著增加组织水肿。
综上所述,脓毒症患者需要早期足量的液体复苏!
现场提问:脓毒症液体复苏,“干”或“湿”的标准是什么?
瞿洪平教授(正方):在脓毒性休克时,患者有绝对或相对的血容量不足,此时,血管内相对较“干”,需要液体复苏。液体复苏应达到怎样的标准,需要动态监测一些临床指标,目前公认的有平均动脉压、尿量、混合静脉ScvO2及乳酸等。可以根据相关指南,将氧代动力学与血流动力学相关指标结合起来分析,可以找到血管内液体相对适度的状态。脓毒症时常常总体或血管外水分增多(即“湿”),但血管内是容量不足(即“干”)。脓毒症液体复苏纠正的是血管内的液体不足,所以我所强调的“湿”,是指血管内的容量要能够满足机体氧输送的需求。
黄晓波教授(反方):在临床上,患者是否有水肿(即“湿”),可从眼睑是否有水肿,皮肤黏膜下垂部位是否有水肿进行观察。最近国际上提出液体过负荷的定义,有2个指标,其一,患者入院治疗后每天体重减去入院前的体重,如果大于10%,说明补液过量;其二,是渗透指数,指C反应蛋白值除以白蛋白的值,如果该值越大,说明白蛋白越低,提示渗透越严重,组织肿胀越严重(即“湿”)。
相关思维导图模板

树图思维导图提供 多层正交结构三维织物性能分析与检测方法优化 在线思维导图免费制作,点击“编辑”按钮,可对 多层正交结构三维织物性能分析与检测方法优化 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:3a0523bc400912eb3ea7ee635ab43f6b

树图思维导图提供 温水/乙醇拭浴 在线思维导图免费制作,点击“编辑”按钮,可对 温水/乙醇拭浴 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:151baed880479dcc7850d2593ffb8605








 上海工商
上海工商