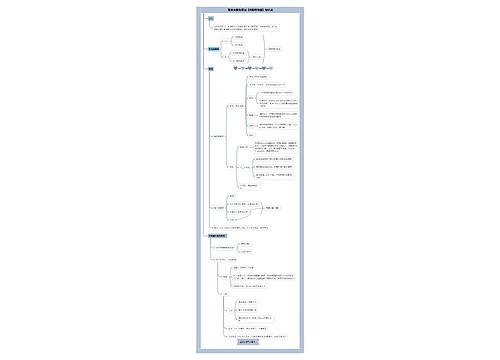
异常分娩思维导图

异常分娩
树图思维导图提供 异常分娩 在线思维导图免费制作,点击“编辑”按钮,可对 异常分娩 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:550a99cfce912d6e51e08db4e4a987bf
思维导图大纲
异常分娩思维导图模板大纲
产力异常
子宫收缩力异常
分类
乏力
协调(低张性)
多为继发性
不协调性(高张性)
多为原发性
过强
协调性
急产(无梗阻时)
总产程<3h
病理性缩复环(梗阻时)
先兆子宫破裂
不协调性
强直性子宫收缩
全子宫子宫肌收缩
局部子宫肌收缩
子宫痉挛性的狭窄环
子宫收缩乏力
原因
头盆不称或胎位异常
胎先露下降受阻→不能紧贴子宫下段及宫颈内口→不能引起反射性子宫收缩→导致继发性宫缩乏力
子宫局部因素
子宫肌纤维过度伸展(多胎妊娠、羊水过多等)
子宫发育不良
子宫畸形(双角子宫)
子宫肌瘤
精神因素
产妇恐惧、精神过度紧张、睡眠少
肠胀气、尿潴留
临产后进食不足、过多消耗体力
水及电解质紊乱
内分泌失调
影响肌细胞收缩引起宫缩乏力
药物影响
临产后使用大量镇静剂、镇痛剂、麻药,如:吗啡、哌替啶、苯巴比妥钠等
抑制宫缩
子宫收缩乏力的影响
协调性宫缩乏力与不协调性宫缩乏力对比
协调宫缩乏力的具体处理
原则
针对病因处理
具体操作
判断头盆关系?胎位情况?
有梗阻(骨盆狭窄、肩难产等),不可经阴道分娩
剖宫产
可经阴道分娩
增强宫缩
一般处理
改善产妇全身状况,有助于恢复宫缩
消除紧张情绪(静推安定)
支持疗法:鼓励进食,必要时输液增加能量供应
膀胱充盈者应排尿
符合条件者可进行灌肠
第一产程处理
潜伏期
用强镇静剂,如哌替啶100mg或吗啡10mg肌内注射
绝大多数潜伏期宫缩乏力者在充分休息后可自然转入活跃期
活跃期
人工破膜+静脉点滴缩宫素
胎膜未破时优先人工破膜,破膜无效再使用缩宫素
第二产程处理
静脉点滴缩宫素+指导产妇屏气用力
第三产程处理
增强宫缩的目的:预防产后出血
给药时机:胎儿前肩娩出后
药物:静脉点滴缩宫素(大剂量)
处理路径图
子宫收缩过强
协调性子宫收缩过强
临床特点和诊断
急产
宫缩的节律性、对称性和极性均正常,仅子宫收缩力过强、过频,若产道无阻力,宫口迅速开全,分娩在短时间内结束
宫口扩张速度>5cm/h(初产妇)或10cm/h(经产妇),总产程<3小时,称急产,经产妇多见
病理缩复环
宫缩过强时,若存在产道梗阻(如头盆不称、胎位异常)或瘢痕子宫,会导致病理性缩复环和子宫破裂
处理
有急产史的孕妇,在预产期前1~2周应提前住院待产
临产后不应灌肠
提前做好接产及抢救新生儿窒息的准备
胎儿娩出时,勿使产妇向下屏气
产后仔细检查宫颈、阴道、外阴,有撕裂应及时缝合
若急产未来得及消毒接产者,给予抗生素预防感染
不协调性子宫收缩过强
强直性子宫收缩
子宫痉挛性狭窄环
病史
粗暴操作
滥用宫缩剂
精神紧张
过度疲劳
机制
宫壁局部肌肉痉挛收缩,形成环状狭窄,多在脐周上下段交界处
不随宫缩上升
不是子宫破裂的先兆
症状
产妇持续性腹痛
宫颈扩张缓慢
下降停滞
胎心律不规则
处理
立即停操作,停用缩宫素
给宫缩抑制剂
不缓解或胎儿窘迫:剖宫产
对母儿的影响
母体
宫缩过强过频,产妇多烦躁不安,吼闹
产程过快致初产妇宫颈、阴道以及会阴裂伤
增加子宫破裂、羊水栓塞、产褥感染及产后出血风险
胎儿和新生儿
胎儿宫内缺氧,易发生胎儿窘迫、新生儿窒息、死亡
胎头娩出过快,致新生儿颅内出血
来不及接产易发生坠地,可致骨折、外伤、感染
产道异常
骨产道异常
回顾解剖章节相关的骨盆平面相关知识
骨盆各平面狭窄的临床表现及诊断
诊断
入口狭窄
扁平骨盆
中骨盆小
出口小
骨盆各平面狭窄的处理
骨盆入口平面狭窄
诊断
骶耻外径<18cm
对角径<11.5cm
分类
单纯扁平骨盆
佝偻病性扁平骨盆
狭窄程度分级诊断与处理
中骨盆及出口平面狭窄(同时存在)
诊断
中骨盆平面狭窄
坐骨棘间径<10cm
坐骨切迹<2横指
出口平面狭窄
坐骨结节间径+后矢状径<15cm
坐骨结节间径<8cm
耻骨弓角度<90°
分类
漏斗骨盆
男性骨盆
类人猿骨盆
中骨盆狭窄的分度
出口平面狭窄的分度
软产道异常(很少考)
胎位异常
持续性枕后位、枕横位
定义
分娩过程中,胎头以枕横位、枕后位衔接,下降过程中,有5%不能转向前方,直至分娩后期仍然是枕横位、枕后位,致使分娩发生困难者
诊断
胎心位置
脐下偏外放,偏后清晰
肛查或阴道检查
骨盆后部空虚
枕横位
小囟门在骨盆的左侧、右侧
胎头矢状缝与骨盆横径一致
枕后位
小囟门在骨盆的左后侧、右后侧
胎头矢状缝与骨盆斜径一致
·处理
手转胎头的方法
转动目标
正枕前(左逆右顺)或正枕后(左顺右逆)
转动方向
同内旋转,就近原则
臀先露
分类
完全臀先露(混合臀先露)
单臀先露
单足先露
双足先露
处理
妊娠期处理
30周前
可自行转为头先露
30周后
膝胸卧位(30-32w)
激光照射或艾灸至阴穴(30-32w)
外转胎位术(36-37w)
分娩期处理
剖宫产指征
胎儿体重>3500g
不完全臀先露
决定阴道分娩的处理
第一产程
防破膜
侧卧,不宜站立走动。少做肛查,不灌肠
一旦破膜
“一听二看三记录”
了解有无脐带脱垂
若有脐带脱垂
胎心尚好,宫口未开全,立即剖宫产
屁股出来了
宫缩时用无菌巾以手掌“堵”住阴道口,待宫口及阴道充分扩张后才让胎臀娩出
第二产程
导尿,排空膀胱
会阴侧切(初产妇必做)
娩出方式
自然分娩(少见)
臀助产(最常用)
胎儿自然分娩至脐部,胎肩及胎头由接产者协助娩出
脐部娩出后,应2~3分钟左右娩出胎头,不超过8分钟
避免脐带受压过久而导致死产
臀牵引(禁用)
第三产程
预防产后出血,胎盘娩出后肌注缩宫素
检查软产道,有裂伤及时缝合
常规缝合侧切伤口
给予抗生素预防感染(操作多,产程长)
肩先露
定义
胎体纵轴与母体纵轴相垂直,胎体横卧于骨盆入口之上,先露为肩
是对母儿最不利的胎位。除死胎及早产儿胎体可折叠娩出外,足月活胎不能经阴道娩出
诊断
临床表现
宫缩乏力、胎膜早破、胎儿上肢或脐带脱出
腹部检查
子宫呈横椭圆、宫底高度低于孕周、宫底及耻骨联合上方空虚、胎心在脐周两侧最清楚
忽略性(嵌顿性)肩先露
胎肩及胸廓一部分被挤入盆腔内,胎体折叠弯曲,胎颈被拉长,上肢脱出于阴道口外,胎头和胎臀仍被阻于骨盆入口上方
处理
妊娠期处理(同臀位)
孕30周后发现者,及时纠正
方法:膝胸卧位、激光、针灸、外倒转
上述方法失败者:提前住院决定分娩方式
分娩期处理
剖宫产
相关思维导图模板


树图思维导图提供 架构调整 在线思维导图免费制作,点击“编辑”按钮,可对 架构调整 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:8dc94d03147ad6da58f60aaef2ab5e95

树图思维导图提供 Java基础思维导图 在线思维导图免费制作,点击“编辑”按钮,可对 Java基础思维导图 进行在线思维导图编辑,本思维导图属于思维导图模板主题,文件编号是:61ba3e6091b2775461ca310c76669229







 上海工商
上海工商